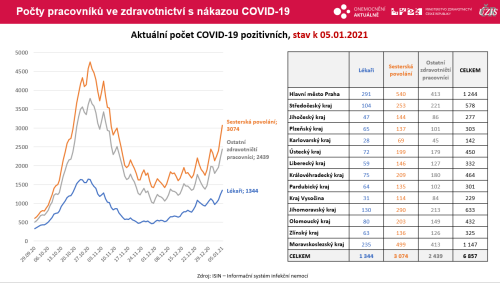
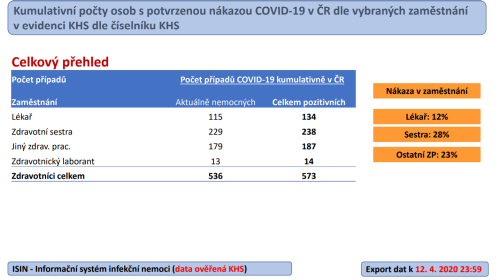
Předseda České kardiologické společnosti profesor Aleš Linhart v rozhovoru pro deník Právo nastínil své obavy o perspektivy českého zdravotnictví. Změnit se podle něj musí systém vzdělávání budoucích lékařů.
V posledních letech se hodně hovoří o nedostatku personálu ve zdravotnických zařízeních. Jak vnímáte tento problém vy?
Nedostatek lékařů a zejména zdravotních sester je smutnou realitou zejména v nemocničním sektoru českého zdravotnictví. Pokud jde o lékaře, je problém dán mnoha faktory, nejde jen o odchody za prací do ciziny. Odliv z nemocnic nastal i do ambulantního sektoru, a dokonce mimo zdravotnictví jako takové. Ačkoli by se mohlo zdát, že společným jmenovatelem jsou především platové podmínky, není tomu tak vždy. Práce v nemocnicích s sebou nese nepravidelnou pracovní dobu, pohotovostní služby a péči o ty nejtěžší nemocné. Kvalita života zdravotníků v těchto provozech je často problematická, proto o tuto práci není takový zájem jako dříve.
Nesmíme zapomínat, že odliv je dán i věkovou strukturou českých lékařů. Průměrný věk lékaře je v České republice kolem 50 let a v letošním roce bude třetině 60 let nebo více. Není to o mnoho lepší ani v tak relativně mladém oboru, jakým je kardiologie, kde ve věku nad 60 je 25 procent lékařů. Naprosto hrozivá situace je například u dětských kardiologů, kde je ve věku nad 60 více než polovina těchto specialistů. Mnoho jiných oborů je na tom bohužel podobně.
Někteří mladí lékaři si stěžují na nepříliš pochopitelný a nepropracovaný systém specializačního vzdělávání. Máte pocit, že tento problém je již vyřešen?
Bohužel náš systém specializačního vzdělávání se nechová k absolventům medicíny vůbec vstřícně. V posledních deseti letech došlo k opakovaným změnám vzdělávacích programů. Poslední změny nastaly v roce 2018. Od té doby ale vázne v řadě oblastí zavedení obsahu vydaných vyhlášek do praxe. Některé nadstavbové obory ještě nemají ani stanoven obsah vzdělávání a lékaři, kteří by se v nich chtěli školit, jsou tak v nepříjemné nejistotě.
Problémem je ale především systém rezidenčních míst. Tedy pracovních míst, na která může být absolvent medicíny přijat na akreditovaném pracovišti a dostane se mu specializačního tréninku. Pro některé obory byla tato místa vytvořena, ale pro mnohé prakticky neexistují a nemocnice o ně ani neusilují, protože s nimi není spojen dostatek financí na platy školence či školitele. Absolventi medicíny jsou tak přijímáni do řady oborů víceméně pouze tam, kde se náhodou uvolní místo, a za jejich školení není navíc odměněn nikdo. Důsledkem jsou namnoze nedůstojně nízké nástupní platy a specializační příprava, která se pracoviště od pracoviště může zásadně lišit.
Před nedávnem došlo k dohodě o navýšení počtu studentů na lékařských fakultách a k rozhodnutí podpořit tento růst téměř sedmi miliardami korun. To by měla být injekce, která problém může vyřešit?
Máte pravdu. V roce 2018 vláda rozhodla o finanční podpoře vzdělávání lékařů v následujících 11 letech sumou 6,8 mld. s tím, že se postupně zvýší počty studentů o 15 procent. To je nepochybně významný krok, který však ani zdaleka není samospasitelný. Pokud nezměníme vzdělávání na lékařských fakultách ještě zásadněji, bude i přes navýšení absolventů čelit české zdravotnictví katastrofální personální krizi.
Kdysi byla pozice asistenta na lékařské fakultě prestižním místem. Dnes se úvazkům u fakulty mnozí mladí lékaři pracující na klinikách vyhýbají.
Finanční injekce do vzdělávání může přispět ke zlepšení, otázkou je, zda jde o injekci dostatečnou. Jde především o to, abychom ji využili na posílení postavení učitelů na fakultách, protože ti často učí jen díky svému entuziasmu, pro peníze rozhodně nikoli. Kdysi byla pozice asistenta na lékařské fakultě prestižním místem. Dnes se úvazkům u fakulty mnozí mladí lékaři pracující na klinikách vyhýbají. Příčinou jsou z velké části peníze. I když ani odměňování ve zdravotnictví není optimální, situace školských úvazků je ještě výrazně horší. Rozdíl se sice snižuje, ale je pořád velmi citelný (v řádu desítek procent) a mladí lékaři na začátku kariéry počítají každou korunu. Přitom slovo „mladí“ je jen relativní. Dosažení specializace (atestace) je málokdy možné před 30. rokem věku. To je doba, kdy chtějí zakládat rodiny a peníze prostě potřebují.
Druhým důvodem je samotný způsob vzdělávání mediků. Tady budeme potřebovat celou generaci mladých učitelů a změnu v přístupu. Jinak se nám může stát, že budeme „cvičit vojáky na válku, která již dávno proběhla“. Doby, kdy jsme přivedli skupinu mediků k lůžku nemocného a strávili nad ním desítky minut výkladem, jsou dávno pryč.
Třetím důvodem, proč tato finanční injekce nemusí nic vyřešit, je výše diskutovaný nedostatek honorovaných rezidenčních míst na akreditovaných pracovištích. Nejčernějším scénářem je stav, kdy budeme produkovat více absolventů, kteří ale nenajdou místo v oboru a budou se poohlížet za hranicemi naší země.
Když hovoříte o vzdělávání mediků, v čem vidíte hlavní problémy? Není výuka praktické medicíny stejná nebo přinejmenším podobná jako v minulosti?
Na první pohled by se mohlo zdát, že se na věci nic nemění. Medik musí získat pořádné teoretické základy a pak se naučit praktické věci. Mezi ně patří schopnost s nemocným hovořit, odebrat anamnézu, vyšetřit jej, provést diagnostickou rozvahu a navrhnout léčbu.
Avšak podmínky, které zejména k praktickému vzdělávání máme, se výrazně změnily. Tradiční pojetí výuky bylo založeno na stážích u lůžka v malých skupinkách studentů vedených asistenty nebo docenty. Tento přístup se ale postupně přežil, a to nejen proto, že dnes musíme daleko více respektovat právo nemocných na soukromí a chránit jejich data. Nemocný přijatý na kliniku, kde výuka probíhá, často nesouhlasí s tím, aby byl výuky účasten. To je jeho plné právo a my je musíme respektovat. Ale ani ti, kteří jsou ochotni mladé kolegy k sobě pustit, a je jich stále hodně, nakonec nemusejí studenty ani potkat. Moderní medicína se velice zrychlila. Hospitalizovaní pacienti mají často naplánován velmi nabitý vyšetřovací program a na lůžku z velké části ani nejsou. Část nemocných je naopak v tak těžkém stavu, že kontaktní výuka u jejich lůžka připadá v úvahu jen v omezené míře.
Obavy o perspektivy českého zdravotnictví jsou podle mého zcela na místě.
Jak se ale tedy adept lékařství má naučit nemocného vyšetřovat?
Stále více lékařských fakult orientuje výuku směrem k tzv. simulační medicíně. Moderní simulátory či chcete-li trenažéry umožňují praktickou výuku ve velkém rozsahu. Na trenažérech lze namodelovat různé stavy, které jinak vyžadují odbornou intenzivní péči a kde by se u reálného nemocného každá chyba vymstila. Zde si to student může vyzkoušet s pocitem, že nikoho neohrožuje. Trenažéry jsou dnes k dispozici pro obyčejný poslech fonendoskopem až po složitá například endoskopická či katetrizační vyšetření. Na trenažérech se dají trénovat i chirurgické postupy. Využití přitom najdou nejen pro výuku mediků, ale i lékařů ve specializační přípravě. Centra simulační medicíny vznikají všude ve světě a je to jenom logické. Pilot dopravního letadla se rovněž učí nejdříve na trenažéru.
Simulovat lze i kontakt s nemocným. Buď na figurantech, nebo ve skupinách studentů navzájem. Jde o takovou školu hrou, kdy se student nejen může naučit klást ty správné otázky, ale nacvičit i komunikaci s rodinou či blízkými. Ve výuce komunikačních schopností máme bohužel obecně poměrně značné rezervy. Přitom nedostatek výcviku přináší problémy na obou stranách a působí potíže jak nemocným, tak samotným lékařům, pro něž může být větším stresem, než je nezbytně nutné.
Vše to má ale jeden podstatný háček. Simulátory nejsou levnou záležitostí a jejich pořízení je často závislé na získání dotačních titulů a rozvojových programů. Větší brzdou je ale potřeba dobře proškolených učitelů, kteří jsou na nich schopni a ochotni učit. Některé trenažéry jsou jednoduché, jiné vyžadují ovládání pomocí počítačových rozhraní a je nutné naučit se je ovládat. Ty nejsložitější vyžadují, aby měl vyučující opravdu špičkové znalosti jak teoretické, tak praktické. Je nepochybné, že budeme potřebovat novou generaci učitelů, kteří budou své kolegy tímto způsobem schopni učit. Stejně tak je třeba najít a vychovat učitele pro výuku již zmíněných komunikačních schopností. To vše bude nepochybně něco stát. Pokud tedy univerzity své učitele nebudou schopny finančně motivovat, problém bude přetrvávat bez ohledu na to, kolik přístrojů pořídíme.
Nakonec musíme studenta tak jako tak k lůžku nemocného přivést. To by ale již nemělo být formou stáží ve skupinách, ale individuální výukou, kdy si medik vyzkouší na vlastní kůži, jak běžný provoz v nemocnici vypadá. To se pochopitelně děje již dnes, ale doba, kterou student takto stráví, by měla být delší. Přicházet by měl již připraven právě díky výuce na trenažérech a na simulovaných situacích.
Jaké další rezervy spatřujete ve výuce našich studentů?
České lékařské fakulty jsou obecně stále na velmi dobré úrovni. V některých oblastech ale za světem zaostáváme. Naši absolventi jsou málo proškoleni v tzv. „medicíně založené na důkazech“ neboli „Evidence-based Medicine“. Význam tohoto přístupu vidíme na každém kroku. Zatímco tradiční medicína byla založena na zkušenostech a často neověřených tradovaných postupech, pro dnešní léčbu vyžadujeme důkazy o tom, že léčba opravdu funguje.
Jak je tento přístup důležitý, je dobře vidět na nedávném případu nedostatečně ověřeného podávání hydroxychlorochinu u onemocnění covid-19. Pokud nemáme dostatek důkazů z dobře provedených studií, můžeme naše nemocné dokonce poškozovat, podávat léčbu, která nefunguje, a vystavovat je nežádoucím účinkům. Naši absolventi by měli rozumět principům a postupům, na nichž je tato strategie založena. Měli by být schopni kriticky zhodnotit publikovaná data a oddělit podstatné od vedlejšího. A tady máme ve výuce nepochybně rezervy.
Naši absolventi jsou málo proškoleni v tzv. „medicíně založené na důkazech“
Ačkoli dnešní mladá generace většinou vládne angličtinou celkem dobře, adepti lékařství by měli být na velmi dobré úrovni. Většina odborné literatury je dnes v angličtině a jde o univerzální komunikační jazyk vědy, bez nějž se v praxi do budoucna neobejdou. Zde spatřuji zásadní, aby se fakulty opravdu internacionalizovaly, využívaly zahraničních učitelů a profesorů. Významně by mohlo pomoci i větší propojení s anglicky mluvícími studenty, které skoro každá fakulta vychovává paralelně s těmi českými.
České zdravotnictví se v době pandemie covidu-19 ukázalo jako silné a efektivní. Z vašich odpovědí ale vyznívá spíše pesimistický pohled. Nejsou všechny tyto obavy trochu přehnané.
Obavy o perspektivy českého zdravotnictví jsou podle mého zcela na místě. Pandemii jsme zvládli díky velkému nasazení všech, kteří se v krizi zmobilizovali. Pomohli nám i studenti lékařských i nelékařských oborů a podporovali nás i mnozí, kteří se normálně ve zdravotnictví nepohybují. Pro běžné fungování ale nemůžeme stavět jen na obětavosti a entuziasmu. V době otevřeného pracovního trhu se prostě musíme starat o to, aby práce v exponovaných oblastech byla dostatečně atraktivní. Tím nemyslím jen peníze, jde i o vybavení nemocnic a pracovní podmínky obecně včetně systému vzdělávání.
Pokud jde o obavy o přípravu mediků, všechny fakulty pracují na změnách a snaží se držet krok s moderními trendy. Ale i tady stejně jako v léčebné péči platí, že chceme-li produkovat dobré absolventy, připravené prakticky a schopné uplatnění, musí je mít kdo školit. Podfinancování školství je fatální chybou obecně, ale na lékařských fakultách, kde chceme v roli učitelů opravdu špičkové odborníky, platí dvojnásob.
Pokud naše stávající obavy vyústí v mobilizaci zdrojů a my hrozící personální krizi českého zdravotnictví zvládneme stejně, jako jsme zvládli pandemii, budu nesmírně rád. Některé kroky byly již učiněny, jde o to se nezastavit na půl cesty.